2. 山东大学第二医院耳鼻咽喉头颈外科, 山东 济南 250033
2. Department of Otolaryngology & Head and Neck Surgery, Second Hospital of Shandong University, Jinan 250033, Shandong, China
伴-不伴鼻息肉的慢性鼻-鼻窦炎(chronic rhinosinusitis,CRS)是耳鼻喉科常见的疾病之一,其发病严重影响着患者的生活质量,尤其是嗅觉的减退或丧失,给患者的生活造成极大的困扰。目前鼻内镜手术治疗是其主要治疗方法之一,本研究通过44例经鼻内镜手术治疗的慢性鼻-鼻窦炎患者术前,术后4周、12周的嗅觉水平T&T测试、嗅觉VSA及生活质量(SNOT-20)评分,动态观察了鼻内镜手术对伴有嗅觉障碍慢性鼻-鼻窦炎患者嗅觉及生活质量转归的影响及两者的相关性,报告如下。
1 资料与方法 1.1 一般资料将2014年12月至2015年6月收治的主诉伴有嗅觉障碍的44例(74侧)CRS患者纳入研究,其中伴有鼻息肉者33例(61侧),不伴有鼻息肉者11例(13侧),均符合“慢性鼻-鼻窦炎诊断和治疗指南(2012,昆明)”的诊断标准[1]。男29例,女15例,17~70(41.41±14.90)岁。所选病例均为经规范药物治疗效果不佳需行鼻内镜手术的患者,且无前期头部外伤、肿瘤、内分泌疾病、精神病史及先天失嗅、近期呼吸道感染等病史。
1.2 检查项目 1.2.1 T&T标准嗅觉测试由5种基本的嗅素组成,每种嗅素分为8个等级(B为7个等级,无5分),每个等级对应1分,分别为-2,-1,0,1,2,3,4,5。分数越高,浓度越高,其中0分为正常嗅觉的阈值浓度。将蘸取嗅液试纸置于待测鼻前庭前端1~2 cm处呼吸2~3次,辨识气味的存在时为其感受域,继续增加嗅素等级,直至确认为何种气味,即为识别域,记录对应等级。5种气味依次进行。5种嗅觉识别域得分的平均值为最终得分,即为平均嗅觉阈值。分级标准为:1级:嗅觉正常(≤1)。2级:嗅觉轻度减退(1.1~2.5)。3级:嗅觉中度减退(2.6~4.0)。4级:嗅觉重度减退(4.1~5.5)。5级:嗅觉丧失(≥5.5)。结果判定标准:识别域分值变化至正常为治愈,恢复2分及以上为明显改善,恢复1~2分为改善,无恢复甚至下降为无效。
1.2.2 VAS评分为一条长10 cm的标尺,刻度为0~10,0为嗅觉正常10为嗅觉完全丧失,分值越大,表明嗅觉下降越严重。由患者根据自己的主观嗅觉情况,调动标尺,评估自己的嗅觉水平相匹配的标尺位置,由调查者记录其对应的得分。嗅觉下降分级标准为:轻度0~3分、中度>3~7分,重度>7~10分。嗅觉改善判定标准为:①显著改善:分值提高>3分;②改善:分值提高1~3分;③无效:改善分数<1分。
1.2.3 特异性生活质量评估鼻腔鼻窦结局测试(SNOT-20)。共有20个条目,每个条目记0~5分,得分范围为0~100。各个条目得分相加为最后总得分,分数越高,表明疾病对患者的困扰越严重。
1.2.4 影像学评估患者术前均行鼻窦CT冠状位及矢状位扫描,根据扫描结果釆用Lund-Mackay评分法对病情行量化评估。对两侧上颌窦、前组筛窦、后组筛窦、额窦、蝶窦及鼻道窦口复合体的情况分别进行评分。评分具体标准为:①鼻窦:0=无异常,1=部分浑浊,2=全部浑独;②窦口鼻道复合体:0=无阻塞,2=阻塞;每侧评分为0~12分,双侧最高为24分。
1.3 手术治疗患者均行鼻内镜手术,术后定期换药及规范的应用鼻喷激素、黏液促排剂、抗生素及鼻腔冲洗等。
1.4 统计学处理使用SPSS 19.0软件,资料数据采用Friedman检验、Wilcoxon检验、Spearman直线相关分析等,检验水准取ɑ=0.05,P<0.05为差异有统计学意义[2]。
2 结 果术前、术后4周、术后12周嗅觉T&T测试、嗅觉VAS评分、SNOT-20评分结果见表 1。
| 表1 术前及术后各项检查基本评分结果 Tab. 1 The basic results of the scores before and after ESS |
术前嗅觉障碍以5级嗅觉丧失为主(n=41,55.41%)。术后4周及12周嗅觉障碍以2级嗅觉轻度减退为主(n=30,40.54%;n=34,45.95%)。经鼻内镜手术治疗后,术后4周有59.5%的患者嗅觉有改善,其中,4级嗅觉障碍患者的嗅觉改善率最高,为90%,改善程度最大,见图 1。术后12周有73.0%的患者嗅觉有改善,其中,4级嗅觉障碍的患者嗅觉改善率最高,为90%,改善程度最大,见表 2。但术后4周与12周嗅觉改善情况差异无统计学意义,见表 1。
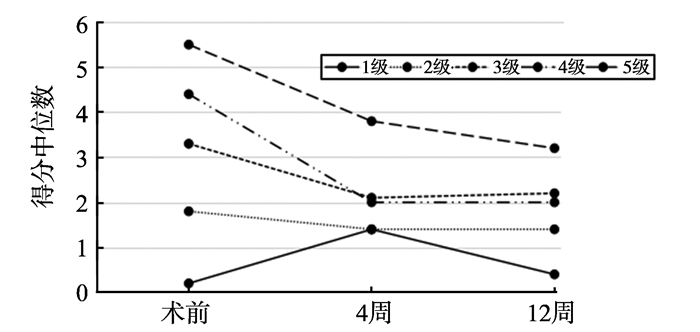
|
图1 不同等级的嗅觉障碍患者的T&T嗅觉测试得分情况 Fig. 1 The scores of different degrees of olfactory disorder in the T&T test |
| 表2 不同等级的嗅觉障碍患者的T&T嗅觉测试改善情况[n(%)] Tab. 2 The improvements of different degrees of olfactory disorder in the T&T test[n(%)] |
患者术前嗅觉障碍以重度为主(n=30,68.18%),这与T&T嗅觉测试结果基本一致。经鼻内镜手术治疗后,术后4周有77.3%患者嗅觉有改善,其中以重度嗅觉障碍患者的改善率最高,为90.0%,术后12周有86.4%的患者嗅觉有改善,其中以中度嗅觉障碍患者的嗅觉改善率最高,为100%。见表 3。术后4周及12周嗅觉改善情况差异无统计学意义,见表 1。
| 表3 不同等级的嗅觉障碍患者的VAS嗅觉评分改善情况[n(%)] Tab. 3 The improvement of different degrees of olfactorydisorder in the VAS score[n(%)] |
经鼻内镜手术治疗后,患者生活质量术后4周及12周较术前均可得到明显改善(P<0.000 1),但4周与12周生活质量比较无统计学差异(P=0.381),见表 1。
2.4 术前Lund-Mackay CT评分及其与嗅觉相关性分析慢性鼻-鼻窦炎患者Lund-Mackay CT评分与T&T嗅觉测试结果呈明显正相关(r=0.569,P<0.000 1),同时Lund-Mackay CT评分与患者嗅觉VAS评分亦呈明显正相关(r=0.782,P<0.000 1),见图 2,上述结果说明患者鼻腔鼻窦受累范围越广,相应的嗅觉障碍的程度越严重。

|
图2 Lund-Mackay CT评分与嗅觉评分相关性 Fig. 2 The correlation between olfactory scores and the Lund-Mackay CT score |
慢性鼻-鼻窦炎是指鼻窦与鼻腔黏膜的慢性炎症,病程超过12周,主要症状为鼻塞,有黏性或黏脓性鼻涕,次要症状为头面部胀痛、嗅觉减退及丧失[1],其已经成为一种常见的影响人们生活质量的鼻腔鼻窦疾病。嗅觉障碍为慢性鼻-鼻窦炎患者的症状之一,约有65%~80%的患者受到其不同程度的影响[3, 4, 5],同时,鼻塞、鼻漏、头面部疼痛等主要症状也给患者的生活带来很大困扰。鼻内镜手术是目前治疗慢性鼻-鼻窦炎的重要手段之一,但是手术对于嗅觉恢复及生活质量改善的影响,尚存在争议。
气体分子到达嗅区与嗅觉受体结合是形成嗅觉的基础,但是慢性鼻-鼻窦炎患者因鼻腔黏膜炎症、肿胀、息肉及鼻腔分泌物阻塞等使得气体分子无法到达嗅区,同时炎症反应也会损伤嗅上皮及嗅神经,这些因素均会导致慢性鼻-鼻窦炎患者的嗅觉障碍。鼻内镜手术能彻底清除鼻腔病变,并重建鼻腔与鼻窦的通气引流[6],可有效解除慢性鼻-鼻窦炎患者因呼吸通气性原因导致的嗅觉障碍。有研究表明,鼻内镜手术后患者嗅觉的改善率为23%~85%[5, 7, 8, 9]。本研究结果显示,慢性鼻-鼻窦炎患者的嗅觉障碍术前主要以重度为主,术后4周嗅觉改善率T&T嗅觉测试结果为59.5%,嗅觉VAS评分改善率为77.3%,其中,以重度嗅觉障碍患者的嗅觉改善率及改善程度最为明显。这与之前的研究结果基本一致,证明慢性鼻-鼻窦炎患者的嗅觉障碍,尤其是重度嗅觉障碍多数为鼻腔堵塞造成的,一旦堵塞的因素得以解除,短时间内嗅觉即可得到较大改善。本实验中4周嗅觉改善率已达到59.5%(T&T嗅觉测试),术后12周改善率为73.0%,表明大多数慢性鼻-鼻窦炎患者的嗅觉障碍为可逆的,同时也证明鼻内镜手术对于慢性鼻-鼻窦炎患者嗅觉转归具有积极的作用。但是术后12周的改善率与术后4周的改善率无统计学差异,表明嗅觉障碍在术后4周即有所恢复,12周部分患者有进一步改善趋势,但与4周无统计学差异。由于术后鼻腔通气恢复,嗅细胞短时间内处于敏感状态,此时嗅觉可得到较大程度的改善。随着术腔的不断恢复,嗅觉黏膜逐渐转为适应状态,导致敏感性降低[10],因此,术后12周时患者的嗅觉较术后4周无明显改善。本研究中术后12周仍有6例患者嗅觉无改善甚至下降,其中有4例为不伴鼻息肉的轻度嗅觉障碍的CRS患者,2例为伴有鼻息肉的重度嗅觉丧失患者。4例不伴鼻息肉的患者术前嗅觉障碍较轻,鼻内镜手术对鼻腔黏膜的刺激及术后时间短,炎症未得到良好的控制等均可为其嗅觉无改善甚至下降的原因。2例伴有鼻息肉的患者病程均已超过10年,CT评分均已超过20分,嗅区长期处于炎症状态。此类患者手术虽然能解决鼻腔通气问题,但是嗅上皮的损伤可能已经处于不可逆状态,因此嗅觉无改善。
CRS患者长期经受鼻塞、鼻涕、嗅觉障碍及头面部胀痛等症状的困扰,且需要长期口服药物、喷鼻及清洗鼻腔等治疗,严重影响了患者的生活质量。医生对于慢性鼻-鼻窦炎的病情评估主要以鼻窦CT及鼻内镜等客观检查为主,有研究发现,客观检查结果与患者的主观感受并非完全一致[11, 12, 13]。因此,在疾病的治疗过程中应重视患者的主观感受,并将其作为疾病严重程度及转归评价的重要组成部分。本研究采用SNOT-20评估患者主观生活质量,结果显示患者术后4周生活质量即可得到明显改善,12周时与4周时的改善情况无统计学差异,其与嗅觉转归具有一致性。一方面,鼻内镜手术后患者鼻腔鼻窦恢复通气引流,鼻涕、头面部胀痛及嗅觉障碍等症状均有改善,因此,术后短时间内患者的生活质量即可得到较大改善。另一方面,Michael等[14]的研究表明,嗅觉为慢性鼻-鼻窦炎患者生活质量的重要影响因素。同时,Miwa等[15]的研究也表明,嗅觉障碍能降低患者的生活质量。因此,患者术后嗅觉的改善对于患者生活质量的转归具有很大的影响,使两者可能具有一致性。
Lund-Mackey鼻窦CT评分是评估慢性鼻-鼻窦炎患者病变范围的主要客观指标之一。本研究结果显示患者术前Lund-Mackey鼻窦CT评分与嗅觉障碍程度呈正比。Lund-Mackay CT评分值越高,鼻腔鼻窦的病变范围越大,鼻腔黏膜水肿及息肉样变堵塞鼻腔的程度越大,同时由于鼻腔鼻窦的堵塞导致炎症引流不畅,慢性炎症刺激损伤嗅区黏膜,均会加重嗅觉障碍的程度。Ashraf等[16]的研究表明,Lund-Mackay CT评分与慢性鼻-鼻窦炎的严重程度之间存在正相关,即得分越高其炎症越严重。魏永祥等[17]对伴有嗅觉障碍的慢性鼻-鼻窦炎患者的研究表明,Lund-Mackey CT评分与嗅觉障碍的程度间存在正相关。这些均与本研究的结果一致。因此,术前Lund-Mackey鼻窦CT评分可以在一定程度上评估慢性鼻-鼻窦炎患者的嗅觉障碍程度。
综上所述,鼻内镜手术可改善伴有嗅觉障碍的慢性鼻-鼻窦炎患者,尤其是中重度嗅觉障碍患者的嗅觉及生活质量。同时,CT评分也能较好地评估患者的嗅觉障碍程度。
| [1] | 中华耳鼻咽喉头颈外科杂志编委会,中华医学会耳鼻咽喉头颈外科学分会鼻科学组.慢性鼻-鼻窦炎诊断和治疗指南(2008年, 南昌) [J]. 中华耳鼻咽喉头颈外科杂志,2009,44(1):6.( 2) 2) |
| [2] | 左可军, 许庚, 王德云,等.慢性鼻-鼻窦炎鼻息肉内镜鼻窦手术前后症状与生存质量的评估[J].中华耳鼻咽喉头颈外科杂志, 2007,42(4):245-249.ZUO Kejun, XU Geng, WANG Deyun, et al. Postoperative symptoms and life quality assessment of chronic rhinosinusitis patients received endoscopic sinus surgery[J].Chin J Otorhinolaryngol Head Neck Surg, 2007, 42(4):245-249.( 1) 1) |
| [3] | Litvack J R, Mace J C, Smith T L. Olfactory function and disease severity in chronic rhinosinusitis[J].Am J Rhinol Allergy, 2009, 23(2):139-144. ( 1) 1) |
| [4] | Soler Z M, Mace J, Smith T L. Symptom-based presentation of chronic rhinosinusitis and symptom-specific outcomes after endoscopic sinus surgery[J]. Am J Rhinol, 2008, 22(3):297-301. ( 1) 1) |
| [5] | Jiang R S, Lu F J, Liang K L, et al. Olfactory function in patients with chronic rhinosinusitis before and after functional endoscopic sinus surgery[J]. Am J Rhinol, 2008, 22(4):445-448. ( 2) 2) |
| [6] | 许庚,李源.功能性内窥镜真窦外科[J].中华耳鼻咽喉科杂志,1995,30(2):119.( 1) 1) |
| [7] | Yamagishi M, Hasegawa S, Suzuki S, et al. Effect of surgicaltreatment of olfactory disturbance caused by localized ethmoiditis[J]. Clin Otolaryngol Allied Sci, 1989, 14(5):405-409.( 1) 1) |
| [8] | Pade J, Hummel T. Olfactory function following nasal surgery[J]. Laryngoscope, 2008, 118(7):1260-1264.( 1) 1) |
| [9] | Soler Z M, Sauer D A, Mace J C, et al. Ethmoid histopathology does not predict olfactory outcomes after endoscopic sinus surgery[J]. Am J Rhinol Allergy,2010,24(3):281-285.( 1) 1) |
| [10] | 边志刚,姜涛,曹志伟, 等.鼻窦炎鼻息肉患者鼻内镜手术后嗅觉功能障碍转归因素分析[J].中国耳鼻咽喉颅底外科杂志,2008,14(3):192. BIAN Zhi-gang, JIANG Tao, CAO Zhiwei, et al. Olfactory rehabilitation and relative influencing factors in sinusitis and nasal polyp patients after endoscopic sinus surgery[J]. Chin J Otorhinolaryngol Skull Base Surg, 2008, 14(3):192.( 1) 1) |
| [11] | Smith T L. Outcomes research in rhinology: chronic rhinosinusitis[J]. Otorhinolaryngol Relat Spec, 2004, 66(2):202-206.( 1) 1) |
| [12] | Smith T L, Rhee J D, Loehrl T A, et al. Objective testing and quality-of-life evaluationin surgical candidates with chronic rhinosinusitis[J]. Am J Rhinol, 2003, 17(6):351-355.( 1) 1) |
| [13] | Wabnitz D A, Nair S, Wormald P J. Correlation between preoperative symptom scores,quality-of-life questionnaires, and staging with computed tomography in patients withchronic rhinosinusitis [J]. Am J Rhinol, 2005, 19(1):91-96.( 1) 1) |
| [14] | Michael K,Efthimios S,Gregory T,et al.Predictors of quality of life outcomes in chronic rhinosinusitis after sinus surgery[J]. Eur Arch Otorhinolaryngol, 2014, 271(4):733-741.( 1) 1) |
| [15] | Miwa T, Furukawa M, Tsukatani T, et al. Impact of olfactory impairment on quality of life and disability[J]. Arch Otolaryngol Head Neck Surg, 2001, 127(5):497-503.( 1) 1) |
| [16] | Ashraf N, Bhattacharyya N. Determination of the“incidental”Lund score for the staging ofchronic rhinosinustis [J]. Otolaryngol Head Neck Surg, 2001, 125(5):483-486.( 1) 1) |
| [17] | 赵红, 魏永祥, 苗旭涛, 等. 嗅觉障碍与慢性鼻-鼻窦炎患者鼻腔鼻窦形态的相关性研究[J]. 临床耳鼻咽喉头颈外科杂志, 2007, 21(17):771-774.ZHAO Hong, WEI Yongxiang, MIAO Xutao, et al. Correlation between olfactory disorders and morphology of nasal cavity[J]. J Clin Otorhinolaryngol Head Neck Surg, 2007, 21(17):771-774.( 1) 1) |
 2016, Vol. 30
2016, Vol. 30

