甲状腺腺叶切除术是甲状腺外科核心手术。在我国,实施甲状腺手术的科室主要有普外科、头颈外科、甲状腺外科、耳鼻喉科等。因科室不同、理念差异、操作习惯和规范欠统一,术后疗效、术后并发症以及患者满意度均存在差异。
建立起甲状腺腺叶切除标准操作流程,不但能规范手术操作、更好地控制手术并发症,更便于年轻医生的培训和技术传承,我们在综合国内外多家中心甲状腺手术操作技术的基础上,结合自己的经验建立了“集程序化、精细化操作与质控为一体的手术操作方式”,经初步临床验证,收到了良好效果。
程序化,即将甲状腺腺叶切除术连续的手术操作,优化、分解为多步骤的程序化“清单”,严格按照手术操作的程序进行,一步一步完成,如甲状腺腺叶切除术为32步手术操作步骤。
精细化操作,即对手术每一步的操作进行标化,包括用什么器械,如何操作,操作标准。如颈部划线:患者立位,颈部第二皮纹切口;15号小刀片的皮肤切口,切开真皮后的针式电刀切开皮肤全层。
术中质控:是针对年轻医生培训进行的,每一个操作完成的情况如何,由上级医生验收后再进行下一步操作,将质控贯彻到手术过程中。
具体步骤及质控点[1]:
1. 划线(患者立位)通常取颈部第2自然皮纹,两端至胸锁乳突肌内侧缘;
2. 切口(垫肩仰卧位)避免颈部悬空并放置头圈,15号小圆刀切开皮肤表皮层,针式电刀切开至真皮层;
3. 爱丽丝2把钳夹皮缘,电刀沿颈阔肌深层掀翻皮瓣;
4. 皮瓣掀翻上至甲状软骨上缘水平,下至胸锁关节水平;
5. 皮针4号线上、下2针固定皮瓣;
6. 沿颈白线切开,上至甲状软骨水平下至胸骨水平(甲状腺下缘水平) ;
7. 分别分离胸骨舌骨肌、胸骨甲状肌(如断离需请示)至甲状腺外侧缘;
8. 两把血管钳夹持甲状腺真被膜及甲状腺组织向对侧牵拉;
9. 于甲状腺真被膜外分离(精细镊子提起,直角钳分离);
10. 外侧缘甲状腺分离后,分离甲状腺中静脉,1号线结扎( 或超声刀切断);
11. 暴露甲状腺上极,于近甲状腺组织处,分别分离甲状腺上静脉、上动脉分别一号线结扎( 60 岁以上患者用4号线结扎动脉,必要时双扎近心端);
12. 紧贴甲状腺真被膜分离,辨认上旁腺,于上旁腺以远(近心端)双极电凝 处理动脉和静脉分支,上旁腺用4号缝线标记,甲状旁腺处禁止大面积电凝止血;
13. 紧贴真被膜层面分离甲状腺,近Berry韧带外侧缘处及气管食管沟周围(禁用单极电刀);
14. Zuckerkandl结节处强调紧贴真被膜的分离;
15. 仔细辨认下甲状旁腺,自甲状腺真被膜上分离、保护血运、 4号缝线标示;
16. 注意甲状腺下动脉与喉返神经关系,注意保护喉返神经表面纤维膜;
17. 分离甲状腺下极,强调甲状腺下动脉三级血管的分别加扎;
18. 强调甲状旁腺和喉返神经周围双极电凝的使用;
19. Berry韧带的断离用双极电凝或尖刀切断;
20. 单极电刀于气管前筋膜表面将甲状腺分离;
21. 至甲状腺峡部电凝或超声刀切断,甲状腺断端1-0缝线连续缝合;
22. 术中强调不定期进行生理盐水冲洗术野;
23. 拉钩牵拉开气管和带状肌肉,显露喉返神经位置、观察;
24. 必要时(VI区清扫时)解剖喉返神经,注意保护神经表面纤维层
25. 注意保护甲状旁腺(已缝线标志);
26. 生理盐水冲洗术野,观察甲状旁腺血运;
27. 在盐水充满术野时要求麻醉师过度肺膨胀3~5次,观察出血可疑处;
28. 术野置可吸收止血纱布;
29. 双侧带状肌肉缝合2~3针;
30. 缝合颈阔肌;
31. 缝合真皮层,打结在内;
32. 7-0丝线间断缝合皮肤。
手术流程分为32个步骤,每个步骤都有着明确的要求和质控点。首先是手术切口设计(图 1):手术切口划线应在患者清醒、立位状态下进行,通常取颈部第二自然皮纹,4~6 cm长,可根据甲状腺及肿瘤的大小适当向两侧延长(步骤1)。如需行颈侧淋巴结清扫,可进一步向两侧延长。这种切口的设计较胸骨上一横指的“低位”切口,有如下优点:沿颈部自然皮纹切口,愈合后切口更隐蔽,有美容效果;切口暴露甲状腺上动脉更容易,有效地避免了甲状腺上动脉因切口低位显露困难,结扎、切断不可靠的风险,确保手术安全性,同时也可避免因盲目钳夹结扎造成的喉上神经损伤;颈部第二自然皮纹切口有别于传统的低位胸骨上切口,此处张力更小,术后可以明显减轻瘢痕的形成。通常术后3~6个月,手术切口处的瘢痕将会与原来的自然皮纹融为一体,对患者的外观影响达到最小。
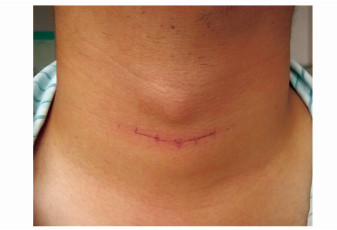
|
图1 沿第二颈纹划线 |
患者仰卧于手术台,垫肩枕头圈(步骤2)。循术前划线,用15号刀片切开皮肤至真皮层,针式电刀低功率切开皮肤全层及皮下组织至颈阔肌筋膜深面(图 2),改用常规电刀。因颈阔肌在颈前正中区缺失,切开时注意防止伤及颈前带状肌或颈前静脉。2把爱丽丝对称钳夹皮下组织及颈阔肌,避免钳夹皮肤(图 3)。在切开皮肤时,采用15号小圆刀使得定位更精确。针式电刀切开皮下组织时,需在低功率、电切模式下进行,可有效减少对皮肤的灼伤,减少坏死碳化颗粒的形成,减轻术后瘢痕的形成。在手术过程中,时刻注意拉钩对切口皮缘的过度牵拉,防止皮缘缺血坏死,影响外观。

|
图2 针式电刀切开皮下组织 |
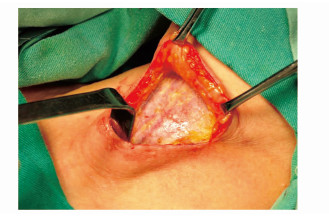
|
图3 皮瓣掀翻 |
颈部皮瓣掀翻首先需用爱丽丝2把钳夹皮缘(步骤3),用电刀紧贴颈阔肌深面进行分离皮瓣,两侧稍过皮肤切口两端,利于上下分离。上至甲状软骨上切迹,下至胸骨上窝,下界可根据甲状腺下极位置适当减少分离(步骤4)。操作于颈浅筋膜与颈深筋膜浅层之间进行,避免损伤深层之颈前静脉及带状肌以及浅面皮肤。皮针4号线上、下2针固定皮瓣(步骤5),暴露术野。
沿颈白线切开双侧带状肌即胸骨舌骨肌,上至甲状软骨上切迹水平,下至胸骨上窝(步骤6)。颈白线为双侧舌骨下带状肌之间的无血管颈深筋膜浅层区,其间的交通支可采用先凝后切的方式处理,较粗大的血管需行结扎(图 4)。因甲状腺峡部就位于其下方,进行此步操作时,应注意避免伤及下方的甲状腺组织和其表面的血管。
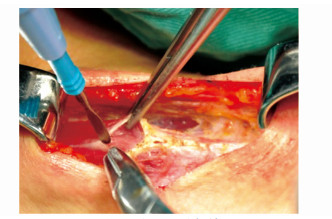
|
图4 切开颈白线 |
分别分离胸骨舌骨肌、胸骨甲状肌至甲状腺外侧缘(步骤7)。甲状腺腺叶一般可以充分暴露,而不需切断胸骨甲状肌,必要时将带状肌向外侧适当牵拉(图 5)。如上极暴露仍有困难时,可将胸骨甲状肌自甲状软骨附着处切断(需请示上级医生,质控点)。但如发现肿物突破甲状腺前被膜并与之粘连,需将受累胸骨甲状肌部分一并切除。
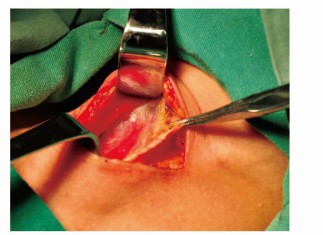
|
图5 分别游离颈前带状肌 |
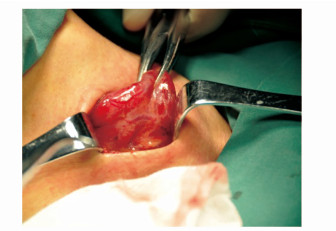
暴露甲状腺外侧缘(图 6)时采用两把血管钳夹持甲状腺真被膜及甲状腺组织向对侧牵拉(步骤8)。牵拉时力量要适度,避免撕裂腺体组织,造成不必要的出血。血液进入筋膜间隙将严重影响术野,特别是对甲状旁腺及喉返神经的辨认。如操作不慎导致出血,需迅速止血后,用生理盐水反复冲洗术腔。这是预防手术并发症重要手段之一。
|
图6 甲状腺外侧缘的显露 |
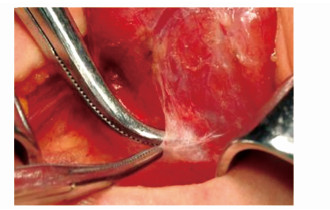
被膜解剖技术的应用[2, 3]是整个手术操作核心。精细镊子提起假被膜,直角钳分离(步骤9)。如图 7所示,甲状腺假被膜被轻轻提起后,真假被膜之间的间隙便可以清晰地显露。此时循间隙内进行分离,血管使用双极电凝或超声刀进行预处理,术中几无出血。术野清晰对于甲状旁腺以及喉返神经的辨认起着至关重要的作用。另外,紧贴真被膜分离可以最大程度地完整切除目标腺叶。
|
图7 甲状腺真被膜外的分离 |
甲状腺外侧缘充分暴露后,分离甲状腺中静脉,1号线结扎或超声刀切断(步骤10)。甲状腺中静脉一旦结扎后,通过调整腺体组织的钳夹部位,腺体可进一步向内侧翻转,术野进一步扩大、清晰(图 8)。需要注意的是部分患者甲状腺中静脉阙如。

|
图8 中静脉的处理 |
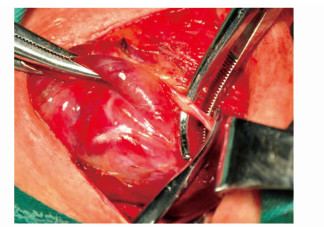
喉上神经喉外支的保护是处理上极的关键。多数情况下,喉上神经喉外支与血管伴行下降,故须逐一游离上极每一单支血管(甲状腺上动脉、上静脉),贴近腺体逐一用1号线结扎(步骤11)。60岁以上患者,有动脉硬化之虞,需用4号线结扎动脉,必要时双扎近心端。得益于上提的颈部第二皮纹切口设计,上极显露非常清晰,处理变得从容。甲状腺上动脉可以在直视下于入腺体处轻松结扎(图 9),避免了喉上神经喉外支的损伤。
|
图9 上极血管逐一近腺体结扎 |
甲状旁腺常为椭圆形,水滴状或球状,直径3~8 mm,其特征性颜色为黄褐色。在胚胎发育过程中,起源于第四咽囊的上旁腺紧贴于甲状腺原基的后表面,随甲状腺一起下降,移行距离相对较短;而起源于第三咽囊的下旁腺随胸腺一起下降,移行距离相对较长。所以上旁腺的位置相对比较固定,通常位于甲状腺后被膜上2/3水平,喉返神经与甲状腺下动脉交点上约1 cm处。异位上旁腺的发生率<1%,可能异位于颈后部、咽后间隙、食管后间隙及甲状腺内。上旁腺的位置相对恒定,位于甲状腺背侧中、上三分之一交界处。确保上旁腺功能的正常是避免术后低血钙的基础前提。紧贴甲状腺真被膜分离,于真假被膜之间的结缔组织内辨认上旁腺,于上旁腺以远双极电凝处理动脉和静脉分支,甲状腺被膜解剖技术可防止甲状旁腺血供危象。分离后,上旁腺用缝线标记(图 10),防止Ⅵ区淋巴结清扫时误伤或丢失[4, 5](步骤12)。

|
图10 缝线标记上旁腺 |
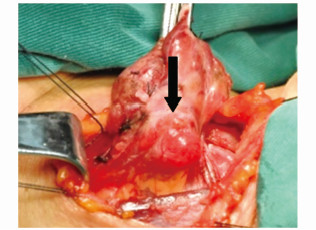
Zuckerkandl结节(图 11)的处理时强调紧贴真被膜分离,喉返神经多行走于Zuckerkandl结节深面,分离需特别谨慎,须紧贴真被膜分离,尽可能减少对喉返神经的刺激(步骤14)。
|
图11 Zuckerkandl结节 |
甲状腺下动脉与喉返神经的解剖关系存在多种变异,此处强调甲状腺下动脉三级血管的分别结扎(步骤17),一来避免喉返神经的损伤,也同时保证甲状旁腺的血供。仔细辨认下甲状旁腺,自甲状腺真被膜上分离、保护血运、缝线标示(步骤15)。在无法确定的情况下,术者需采集假定的甲状旁腺活检术中快速病理确定。暴露喉返神经:随着下旁腺的进一步解剖、保护以及Zuckerkandl结节分离,喉返神经将逐渐暴露(图 12),术中并不一定需要刻意寻找、解剖出喉返神经。术中需注意保护喉返神经表面纤维膜,否则会造成喉返神经的损伤(步骤16)。该环节中,强调甲状旁腺和喉返神经周围双极电凝的使用;Berry韧带的断离用双极电凝或尖刀切断(步骤19);于气管筋膜表面将甲状腺分离(步骤20),至甲状腺峡部使用超声刀切断,甲状腺断端1-0缝线连续缝合(步骤21)。
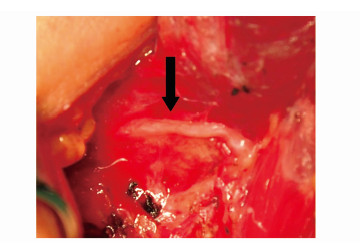
|
图12 喉返神经的显露 |
术中强调不定期的生理盐水冲洗,尤其在术腔关闭之前(步骤22)。待术野冲洗清洁后,拉钩牵拉开气管和带状肌肉,显露喉返神经位置、观察(步骤23)。如需VI区清扫,解剖喉返神经时应注意保护神经表面纤维层(步骤24)。手术结束之前,仍需再次观察甲状旁腺血运(步骤25~26),如发现血运较差,可行甲状旁腺自体移植。在盐水充满术野时要求麻醉师过度肺膨胀3~5次观察出血可疑处(步骤27)。目前没有证据证明术区引流可降低术后血肿发生[6, 7]。常规腺叶切除或甲状腺全切手术,在彻底止血的前提下,可不用放置引流条或引流管,术腔可适当放置可吸收性止血材料(步骤28),以减轻引流对切口美观的影响,增加患者舒适度,减少切口疼痛,缩短住院日,减少潜在感染机会[8]。带状肌进行2-3针的左右对位缝合(步骤29),切口采用美容缝合法[9],即颈阔肌层和真皮层分别采用0号吸收线和6-0可吸收线间断内翻缝合,皮肤采用7-0单股尼龙无创伤线间断精细缝合(步骤30~32)(图 13)。缝合时要求严密缝合皮下及皮内组织,彻底消灭细小空腔,严格对位各层组织,使用无创伤缝线完成表皮固定,各步骤充分考虑减张及对位,不对皮肤产生切割及压迫,对血液循环干扰少,切口愈合较快,检查扫皮下空腔以及脂肪液化的可能性,切口更加平整[10],才能使术后产生的手术瘢痕达到最轻(图 14)。

|
图13 美容缝合,未置引流 |
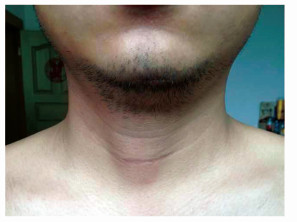
|
图14 术后1年颈部切口愈合情况 |
甲状腺术后患者需进行切口和颈部康复。术后2周即可进行颈部康复操锻炼,包括:自行切口横行提捏,每日3组,每组5次;保持双肩固定的头部左右转动、下颌上抬,每日3组,每组5次,以减轻甲状腺术后颈部牵拉不适感。
| [1] | 于振坤, 龚单春, 张海东, 等.甲状腺腺叶切除的规范化临床路径探讨[J].中华解剖与临床杂志, 2015, 20(2):182-184.( 1) 1) |
| [2] | Ziv G, Snehal G P.甲状腺癌手术—Memorial Sloan-Kettering Cancer center经验(一)[J].李平栋, 于振坤 译.中华耳鼻咽喉头颈外科杂志, 2011, 46(9):787-791.( 1) 1) |
| [3] | Ziv G, Snehal G P.甲状腺癌手术—Memorial Sloan-Kettering Cancer center经验(二)[J].李平栋, 于振坤 译.中华耳鼻咽喉头颈外科杂志, 2011, 46(10):877-880.( 1) 1) |
| [4] | Eugenio P, Johan F. Parathyroidectomy[J]. Open Access Atlas of Otolaryngology, Head & neck Openrative Surgery, 2014: 1-14.( 1) 1) |
| [5] | 张海东,龚单春,刘亚群,等.甲状腺全切手术中甲状旁腺的保护[J]. 中华耳鼻咽喉头颈外科杂志, 2014, 49(11): 889-892. ( 1) 1) |
| [6] | Lee S W, Choi E C, Lee Y M, et al. Is lack of placement of drainsafter thyroidectomy with central neck dissection safe? A prospective, randomized study[J]. Laryngoscope, 2006, 116(9):1632-1635. ( 1) 1) |
| [7] | 张海东, 龚单春, 张庆翔, 等.甲状腺手术后不置引流的技术探讨[J].临床耳鼻咽喉头颈外科杂志, 2015, 29(2):194-196. ( 1) 1) |
| [8] | Sozen S. Is routine drainage after total thyroidectomy necessary?[J]. S Afr J Surg, 2011, 49(4):209. ( 1) 1) |
| [9] | 李浩, 张纲, 郑维银, 等. 美容缝合技术在颌面部创伤中应用的疗效观察[J]. 国际口腔医学杂志, 2013, 40(2):169-171. ( 1) 1) |
| [10] | Parara S M, Mamios A, de Bree E, et al. Significant differences inskin irritation by common suture materials assessed by acomparative computerized objective method[J]. Plast Reconstr Surg, 2011, 127(3):1191-1198. (编辑:孙瑶)( 1) 1) |
 2016, Vol. 30
2016, Vol. 30