白内障超声乳化摘出术中后囊破裂主要见于超声乳化及灌注抽吸(irragation and aspiration,I/A)过程[1-2],撕囊过程中囊口裂开越过晶体赤道部也可导致后囊破裂。晶状体后囊膜破裂使玻璃体脱出、晶体皮质残留、术后高眼压、术后前房炎症反应重、人工晶体植入困难、黄斑水肿及眼内炎,是导致患者术后视力低下的主要原因[3-4]。自1980年Knolle[5]使用前房维持器(anterior chamber maintainer,ACM)以来,经过多年的发展ACM对术中维持稳定的前房及眼内压有重要作用。我们就白内障术中后囊破裂应用前房维持器辅助处理的患者22例(22眼)患者进行了回顾性研究。
1 资料与方法 1.1 一般资料选取2014年1月至2016年12月就诊于我院眼科白内障超声乳化手术中后囊膜破裂患者22例(22眼)。其中男15例(15眼),女7例(7眼)。54~78岁,平均(61.3±6.7) 岁。
1.2 手术方法 1.2.1 白内障超声乳化眼科常规消毒铺巾、奥布卡因表面麻醉,角膜缘隧道切口,黏弹剂维持前房,连续环形撕囊,水分离,采用拦截劈核方法超声乳化晶状体核,吸除晶状体皮质,植入人工晶体。
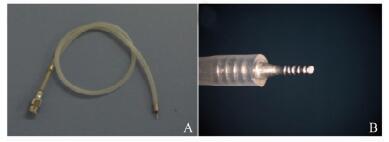
1.2.2 前房维持器的安置前房维持器(苏州明仁公司)由外侧灌注接口、软性硅胶管和前房灌注口组成,前房维持器前房灌注口表面有环形螺纹,插入角膜前房穿刺口后不易退出前房或松脱(图 1)。外侧管头连接软性硅胶管, 再接输液管, 输液瓶悬挂于距手术台65~70 cm的输液架上, 灌注平衡液(balanced salt solution,BSS)。颞下作前房穿刺口, 穿刺在角膜缘内1 mm, 宽约1.5 mm, 在颞下穿刺口插入前房维持器针头, 硅胶管连BSS。针头斜面向下, 以免液体直接冲击中央区角膜内皮。调整输液瓶的高度调整前房压力,维持稳定的前房。
|
图 1 前房维持器 A:外观;B:灌注口。 Figure 1 Anterior chamber maintainer A: Appearance of anterior chamber maintainer; B: Perfusion needle. |
后囊破裂若发生于水分离或超声乳化早期,残留大部分晶体核,应及时扩大切口,娩出晶体核,改为囊外摘出操作。如发生于超声乳化中后期,要查看裂口的大小、位置、核块残留情况、玻璃体脱出情况,先取出晶体残留核,再处理。
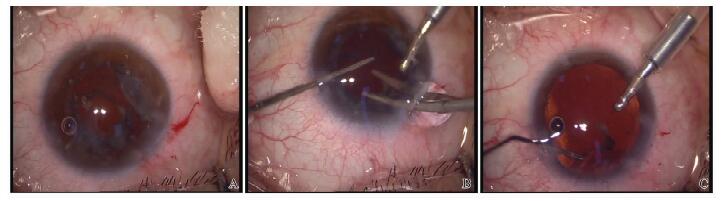
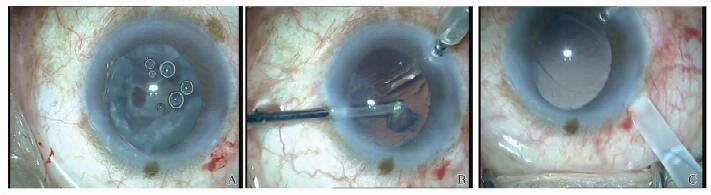
在超声乳化中后囊膜破裂较小(一般<3 mm)不伴玻璃体脱出时,利用黏弹剂注入近破口之处阻挡玻璃体脱出, 低灌注、低负压、高超声能量将核块吸出完成超声乳化手术,或娩出残留核块(扩大切口)。如玻璃体有溢出:① 囊膜剪剪除后囊破裂口处玻璃体,注入黏弹剂压住后囊破口处。打开ACM灌注,侧切口用23G单吸针头吸除残留皮质(图 2);② 玻璃体溢出过多,溢出的玻璃体不能完全剪除时,需行前部玻璃体切除,ACM灌注,从侧切口进入不带灌注套的前部玻切头行前部玻璃体切除术,切除前房、破口处及前部玻璃体,仍由侧切口进入玻切头或23G单吸针头抽吸残留皮质(图 3)。
|
图 2 伴有玻璃体溢出的后囊破裂处理 A:伴有玻璃体溢出的后囊破裂;B:剪除后囊破口处玻璃体;C:前房维持器辅助抽吸皮质。 Figure 2 Management of posterior capsular rupture with vitreous prolapse A: Posterior capsule rupture with vitreous prolapse; B: Cut off the vitreous at the posterior capsule; C: The extraction of residual lens cortex under anterior chamber maintainer. |
|
图 3 伴有玻璃体溢出需行前部玻切的后囊破裂处理 A:超声乳化时伴有玻璃体溢出的后囊破裂;B:前房维持器辅助切除溢出的玻璃体和部分皮质;C:皮质、玻璃体清除干净,植入人工晶体于睫状沟。 Figure 3 Management of posterior capsular rupture with obvious vitreous prolapse during phacoemulsification A: Posterior capsule rupture with obvious vitreous prolapse during phacoemulsification; B: Cut off the vitreous and cortex under anterior chamber maintainer; C: Intraocular lens was implanted in the ciliary groove after complete extraction of the residual lens and cortex. |
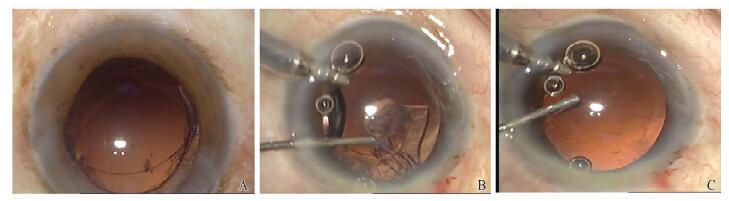
I/A过程中后囊膜破裂时,如玻璃体溢出,先剪除破口处的玻璃体或行前部玻璃体切割,ACM下从侧切口抽吸残留皮质,无玻璃体溢出则直接ACM下从侧切口抽吸残留皮质(图 4)。
|
图 4 I/A中出现后囊破裂不伴玻璃体溢出的处理 A:后囊破裂,玻璃体前界膜完整;B:前房维持器辅助抽吸皮质;C:皮质抽吸干净,玻璃体前界膜完整。 Figure 4 Management of posterior capsular rupture without vitreous prolapse during irrigation and aspiration A: The posterior capsule with intact anterior hyaloid membrane; B: The extraction of residual lens cortex under anterior chamber maintainer; C: The anterior hyaloid membrane was intact after complete extraction of the residual lens cortex. |
皮质清除干净后,视晶体后囊口情况可行后囊环形撕除,有利于人工晶体植入囊袋。后囊破孔较大且部分已达周边部, 前囊膜足够支撑后房型人工晶体时, 人工晶体植入睫状沟。缩瞳剂缩瞳观察玻璃体已清除干净,水密切口。
1.3 统计学处理使用SPSS 16.0软件,计量资料以x±s表示,多组比较采用Kruskal-Wallis H检验,两两比较采用Wilcoxon检验,检验水准取α=0.05, P<0.05认为差异有统计学意义。
2 结果 2.1 基本资料白内障超声乳化术中后囊膜破裂患者共22例(22眼),其中后囊膜破裂不伴玻璃体脱出者3例(3眼),后囊膜破裂伴玻璃体溢出且不需行前部玻璃体切除患者15例(15眼),后囊膜破裂伴玻璃体溢出且需行前部玻璃体切除4例(4眼)。患者均一期植入人工晶体,人工晶体植入囊袋4例(4眼),植入睫状沟18例(18眼)。
2.2 最佳矫正视力术前及术后1 d、7 d最佳矫正视力比较,差异有统计学意义(H=23.298,P<0.001)(表 1)。术后1 d最佳矫正视力0.6~1.0组患者比例较术前提高(Z=-4.690,P<0.001)。术后7 d最佳矫正视力0.6~1.0组患者比例较术前提高(Z=-6.633,P<0.001)。术后1 d低视力[6]患者2例行眼底检查发现,视网膜色素变性1例、老年性黄斑变性1例。
| 表 1 术前及术后患者最佳矫正视力比较[n(%)] Table 1 Comparison of the best corrected visual acuity before and after surgery[n(%)] |
患者角膜水肿分级[7]情况见表 2。术前及术后7 d患者角膜均透明无水肿,术前及术后患者均未见角膜弥漫性灰白色水肿(3级)及角膜乳白色水肿(4级)。
| 表 2 术前及术后患者角膜水肿情况[n(%)] Table 2 Observation of pre-and post-operative corneal edema[n(%)] |
术前患者前房均无明显炎症反应,术后1 d、7 d患者前房未见细胞。裂隙灯下房水闪辉分级[8]检测,入射光带高1 mm、宽0.3 mm,30°射入前房, 采用× 16目镜。前房闪辉分级情况见表 3,术前及术后患者均未见前房严重闪辉(+++~++++)。
| 表 3 术前及术后患者房水闪辉情况[n(%)] Table 3 Observation of pre-and post-operative anterior chamber inflammation reaction[n(%)] |
术中无突发性脉络膜上腔出血、晶体核掉入玻璃体腔等并发症,术后无角膜内皮失代偿、瞳孔变形移位、眼内炎、黄斑囊样水肿、视网膜脱离等并发症。
3 讨论后囊膜破裂是最常见的白内障手术并发症,后囊破裂可导致晶体核掉入玻璃体腔、玻璃体溢出、皮质残留、低眼压、一期人工晶状体植入困难,或由于玻璃体牵拉造成瞳孔变形、黄斑囊样水肿、视网膜脱离、眼内炎等,可能会严重影响患者视功能和生活质量。后囊膜破裂的处理较为复杂,如盲目抽吸残留皮质可使玻璃体进一步溢出、破口加大,手术过程中维持良好、恒定的前房深度和眼内压较为困难。黏弹剂下干吸残留皮质存在以下缺点:① 抽吸皮质时前房不稳定,玻璃体溢出增加,皮质吸出困难,尤其是抽吸后囊破口附近的皮质;② 干吸需不断注入黏弹剂,反复操作,手术时间长,术后角膜不良反应重;③ 黏弹剂抽吸不净,术后高眼压发生概率大;④ 后囊破口可能进一步扩大,一期植入人工晶体困难。
前房维持器安置后,输液瓶悬挂距手术台65~70 cm的输液架上, 可在前房形成的压力约26~30 mmHg(1 mmHg=0.133 kPa)[9]。由于前房维持器的灌注头具有螺旋形设计,经角膜穿刺口进入前房后, 穿刺口周围的角膜组织依靠自身弹性将穿刺口“闭合”且不易滑出。灌注液通过前房维持器可直接流入前房,随着眼内压的波动及时注入灌注液,以保证在进行前房操作时眼内压力相对稳定,后囊不易出现起伏波动,降低后囊膜破裂风险。因角膜穿刺口为隧道切口,前房维持器取出后,切口可自动闭合,无需缝合,操作简单。
前房维持器可辅助维持前房、维持稳定眼内压,已用于多种复杂眼内手术中,如先天性白内障、前房积血、玻璃体切割术后二期人工晶体植入术等。我们应用前房维持器处理后囊破裂,对清除残留皮质、玻璃体有良好辅助作用,其原因可能如下:① 灌吸分离,从侧切口进入单吸针头或不带灌注套的前部玻切头,可使前房密闭,避开从主切口进入器械,防止前房漏水,维持前房稳定;② 维持前房,减少前房波动,可保持完整玻璃体前界膜、控制玻璃体溢出;③ 在稳定前房下,玻璃体无进一步溢出,可顺利将皮质抽吸干净,减少术后炎症反应;④ 前房维持器下植入人工晶体,可减少黏弹剂的使用及残留,减少术后高眼压的发生;⑤ 防止后囊破口进一步扩大,为囊袋内植入人工晶体创造条件;⑥ 维持眼内压,减少术中低眼压及眼压剧烈波动的风险,减少突发性脉络上腔出血等并发症;⑦ 维持相对稳定的前房,为抽吸晶状体皮质提供了安全的操作空间,在操作时不易损伤角膜内皮;⑧ 通过持续灌注液的置换,稀释前房中释放的炎性因子。
在白内障术中后囊破裂应用前房维持器可稳定前房,减轻玻璃体扰动,防止后囊破裂进一步扩大,有利于清除晶体残留皮质,从而减轻术后反应,有利于术后早期恢复视力。
| [1] | 庄鹏, 林映兹, 徐国兴. 白内障超声乳化吸除术学习过程中后囊破裂的发生与预防[J]. 中国实用眼科杂志, 2004, 22(3): 167. |
| [2] | Pot MC, stiima JS. Low complication rate with cataract operations carried by registrars in ophthalmology[J]. Ned Tijdschr Geneeskd, 2008, 152(10): 563–568. |
| [3] |
刘伟仙, 王玲, 韩姬, 等.
曲安奈德在白内障超声乳化摘出术后囊膜破裂中的应用[J]. 眼科新进展, 2016(11): 1032–1035.
LIU Weixian, WANG Ling, HAN Ji, et al. Application of triamcinolone acetonide in posterior capsule rapture during phacoemulsification[J]. Rec Adv Ophthalmol, 2016(11): 1032–1035. |
| [4] | Johansson B, Lundstrom M, Monran P, et al. Capsule complication during cataract surgery: long-term outcomes: swedish capsule rupture study group report 3[J]. J Cataract Refract Surg, 2009, 35(10): 1694–1698. DOI:10.1016/j.jcrs.2009.05.027 |
| [5] | Knolle GE Jr. Use of anterior chamber maintainer[J]. J Am Intraocul Implant Soc, 1980, 6(2): 164. DOI:10.1016/S0146-2776(80)80012-7 |
| [6] |
徐旭亚, 龚媛媛, 周培培.
小切口白内障术后低视力原因分析[J]. 国际眼科杂志, 2013(11): 2358–2359.
XU Xuya, GONG Yuanyuan, ZHOU Peipei. Causes of low vision after small incision cataract surgery[J]. Int Eye Sci, 2013(11): 2358–2359. DOI:10.3980/j.issn.1672-5123.2013.11.62 |
| [7] |
谢立信, 姚瞻, 黄钰森, 等.
超声乳化白内障吸除术后角膜内皮细胞损伤和修复的研究[J]. 中华眼科杂志, 2004, 40(2): 21–24.
XIE Lixin, YAO Zhan, HUAN Duosen, et al. Corneal endothelial damage and its repair after phacoemulsification[J]. Chin J Ophthalmol, 2004, 40(2): 21–24. |
| [8] | 杨培增. 葡萄膜炎诊断与治疗[M]. 北京: 人民卫生出版社, 2009: 84-86. |
| [9] |
梁勇, 谭少健, 黄明汉, 等.
白内障术中前房维持器和分体注吸法的应用[J]. 眼外伤职业眼病杂志, 2003, 25(1): 33–34.
LIANG Yong, TAN Shaojian, HUANG Minghan, et al. Application of anterior chamber maintenance and cortex extractor in cataract surgery[J]. Chin J F oc Traum Occup Eye Dis, 2003, 25(1): 33–34. |
 2017, Vol. 31
2017, Vol. 31

