神经鞘瘤又称雪旺细胞瘤,是起源于神经鞘膜的良性肿瘤。发生于头颈部者占神经鞘瘤25%~45%[1],主要来源于交感神经(占26.9%)、臂丛(占23.6%)、迷走神经(占21.8%)、颈丛(占9.8%)、舌下神经(占3.6%)[2]。发生在喉返神经者极少见[3-4],特别是以呼吸困难为首发症状且无喉返神经受损表现声音嘶哑者极易误诊。2017年7月4日,我们收治从甲状腺外科转入我科的喉返神经神经鞘瘤患者1例,现报告如下。
1 资料与方法 1.1 临床资料患者,女,54岁,2017年6月27日患者因“平卧时轻度呼吸困难”就诊于我院甲状腺外科。入院查体示颈根部气管右后方可触及一大小约4cm×5cm肿物,质韧、活动度差,与甲状腺右叶关系密切,初步诊断为甲状腺肿物。
1.2 术前检查项目 1.2.1 甲状腺功能检查甲状腺功能未见异常。
1.2.2 颈部彩超甲状腺右叶厚1.7cm,左叶厚1.6cm,峡部厚0.2cm。双侧甲状腺内部回声均匀,未见占位性病变。甲状腺右叶后方探及巨大的实质偏低回声光团,大小约4.8cm×2.5cm×3.5cm,形态规则,边界清,内部可见少许血流信号。
1.2.3 甲状腺静态显现甲状腺显影清晰,位置正常,形态稍饱满,外形尚可,放射性分布尚均匀,未见明显异常放射性分布浓聚或稀疏/缺损区。约颈7~胸3椎体水平,气管后方见一团块状软组织密度影,大小约4.8cm×2.8cm×4.8cm,与食管分界不清,右上缘局部与甲状腺关系密切,气管明显受压,不伴有放射性分布(图 1)。
|
图 1 气管后方占位性病变(约颈7~胸3椎体水平),不伴有放射性锝摄取,甲状腺平面显像未见明显异常。 Figure 1 The mass lesions posterior to the trachea (at C7-T3 vertebral level) showed no significant abnormalities or radiotechnetium uptake on thyroid imaging. |
除外甲状腺肿物,遂转入我科。
1.2.4 电子喉镜检查声门下气管后壁3-7气管环水平偏右可见椭圆形表面光滑之隆起,管腔狭窄。
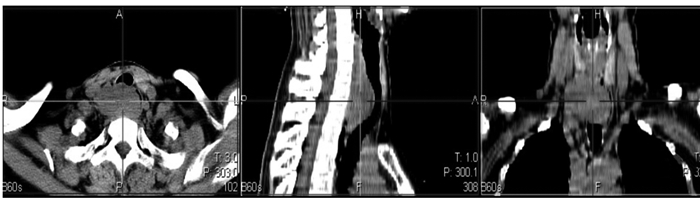
1.2.5 气管三维CT气管后约颈7~胸3椎体水平见团块状软组织影,与甲状腺右叶及食管分界不清,大小约48mm×28mm,CT值约31HU(图 2)。

|
图 2 气管后方(约颈7~胸3椎体水平)占位性病变,气管后壁受压,管腔明显狭窄。 Figure 2 The mass lesions compressed the posterior wall of the trachea and the lumen was significantly narrowed. |
气管后方见一大小约42mm×48mm×27mm团块状稍长T1稍长T2信号,边界较清晰,与甲状腺右叶内下缘分界不清,气管略推压向前,颈段食管受压向左移位。增强病灶呈较均匀明显强化。初步诊断:颈部肿物。
1.3 手术全麻下行颈部肿物切除术。术中见肿物位于甲状腺右叶后方,右侧气管食管沟,气管受压略向左前方移位,肿物与周围组织界限尚清,与甲状腺无明显粘连,包膜完整,质韧,肿物上下端与喉返神经相连,其深面与颈段食管相邻,界限清。完整剥离肿物,保留神经主干。送检快速病理。
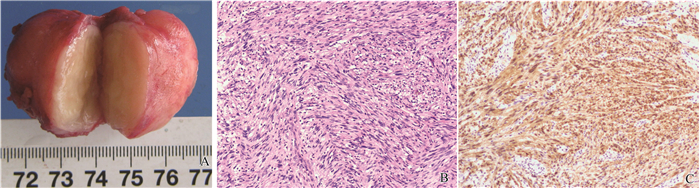
2 结果快速病理结果:(右颈部)间叶来源肿瘤,考虑为神经纤维瘤。术后病理:(右侧颈部肿物)符合富于细胞性神经鞘瘤。免疫组化染色结果:S-100(+)、Syn(-)、NF(-)、Ki67(阳性率10%)、SMA(+)、Desmin(-)、H-Caldesmon(-)、CD34(-)(图 3)。术后病理证实为神经鞘瘤,结合肿物与喉返神经相连,确诊为:喉返神经鞘瘤。术后患者出现声音嘶哑,电子喉镜检查示右侧声带运动明显减弱,考虑为右喉返神经受损所致。甲钴胺等营养神经及对症治疗,术后随访2个月,患者声音嘶哑明显好转,电子喉镜示右侧声带运动恢复正常。
|
图 3 病理证实为富于细胞性神经鞘瘤 A:大体观;B: HE染色(×100);C:免疫组化s-100(+)(×100)。 Figure 3 Pathology diagnosed cellular schwannoma A: total specimen; B: hematoxylin-eosin (×100); C: s-100 (+) immunohistochemical staining (×100). |
神经鞘瘤为原发于周围神经schwan细胞的良性肿瘤,恶变极少[2, 5],其发病机制可能与神经纤维瘤病-2(NF-2)基因失活有关[6]。神经鞘瘤生长缓慢,头颈部神经鞘瘤可累及除视神经、嗅神经以外的颅神经(视神经及嗅神经缺少雪旺细胞鞘)。在头颈部起源于颈丛、颈交感神经及迷走神经的较多,头颈部好发部位为咽旁间隙和颈侧区[2]。有国外相关文献报道发生于头颈部的神经鞘瘤占所有神经鞘瘤的25% ~45%。神经鞘瘤大多数发生在20~40岁之间[7],性别无差异[3-4]。
3.2 诊断神经鞘瘤的诊断主要依据临床表现和影像学检查,确诊依赖病理学检查[8]。头颈部神经鞘瘤可发生任何年龄,但多数发生在20~40岁之间,生长缓慢,病程长,多为单发。早期临床表现多为无痛性肿块,直径一般不超过2cm[9];多以一个神经纤维为中心偏膨胀生长,表现为包膜完整的椭圆肿块,质韧, 边界清楚,与神经纤维走行方向一致的方向活动度较大,但纵向活动度小,在不同方向叩击肿块可能出现痛麻感或触电感,向远端放射(Tinel征阳性)。晚期可表现为邻近器官及神经压迫功能受损症状,但出现原发神经功能缺损的较少见。影像学检查:较敏感检查为MRI、CT,MRI检查优于CT,因为MRI软组织显示更清楚;肿物较表浅可行超声检查;超声引导穿刺活检检出率仅为20%~25%[8, 10], 因此不推荐行超声引导穿刺活检。超声示:形态规则、有包膜、实质呈不均匀弱回声、易囊性变、彩色血流信号常见,高阻型动脉血流频谱、位于神经干及大血管旁为神经鞘瘤相对特征性的超声表现, 具有一定的诊断价值[11]。CT及MRI表现与其病理改变密切相关。MRI典型表现为:①沿神经干走向的椭圆形肿块;②靶征。在T1WI上显示为中心区域呈中等信号,边缘呈低信号。T2WI显示中心区域呈不均匀信号,边缘呈高信号,包膜呈高信号;③神经出入征。肿瘤与神经关系密切,肿瘤两极有神经相连;④脂肪包绕征。肿瘤周围多有脂肪包绕,在T1WI显示较好;⑤脂肪尾征。神经鞘瘤上下两极的肌间脂肪影或神经束周围共同包绕的脂肪形成脂肪尾征[9]。
3.3 分型及治疗根据WHO神经系统肿瘤分类标准,将神经鞘瘤分为富细胞型、丛状和黑色素型三种[12]。临床上根据肿瘤与神经关系可将神经鞘瘤分为:①中心型:肿瘤源于神经束上鞘膜,位于神经纤维之间,随着肿瘤增大而将周围神经束挤向四周;②边缘型:肿瘤位于神经外膜下,表面未见明显束状物,打开神经外膜即可见到肿瘤,挤压时肿瘤可以脱出[9]。神经鞘瘤一般对放射治疗不敏感,因此手术治疗是神经鞘瘤的首选方法[5, 13],完全切除后很少复发。手术原则上应为保留神经干,完整切除肿瘤。为防止复发应将肿瘤包膜一并切除。本例患者为边缘型,手术采取包膜内逐层分离,直至肿物包膜与神经纤维界限完全清楚,将肿物挤压出。术后患者出现短暂喉返神经功能受损表现,经过对症治疗后,神经功能恢复。本例患者由于神经鞘瘤体积较大,未在显微镜下进行剥离,若能在显微镜下仔细分离神经纤维,分离过程中采用神经电刺激仪探测神经的传导功能,将能极大的避免原发神经的损伤[9, 14]。
本例患者单发颈部肿物,有局部压迫气管症状(患者出现呼吸困难),未出现喉返神经功能缺损症状,肿瘤直径4cm十分巨大,且与甲状腺右叶界关系密切,临床表现及影像学和典型神经鞘瘤差异明显,术前诊断困难,故易被误诊为甲状腺肿物。
| [1] | Grabowski L. A rare case of schwannoma of the tongue[J]. Otolaryngol Pol, 2008, 62(2): 191–194. DOI:10.1016/S0030-6657(08)70239-7 |
| [2] |
徐本义, 尹志伟, 钱海兵, 等.
头颈部神经鞘瘤275例临床分析[J]. 中国肿瘤临床, 2014, 31(18): 29–30.
XU Benyi, YIN Zhiwei, QIAN Haibing, et al. The analysis on 275 cases of head and neck neurolimmoma[J]. Chin J Clin Oncol, 2014, 31(18): 29–30. |
| [3] |
张西峰, 胡轶, 肖嵩华, 等.
神经鞘瘤543例手术治疗分析[J]. 中国矫形外科杂志, 2002, 9(7): 658–661.
ZHANG Xifeng, HU Yi, XIAO Songhua, et al. Operation treatment for 543 cases of neurilemoma[J]. Orthopedic J Chin, 2002, 9(7): 658–661. |
| [4] |
李嘉瑶, 戚基萍.
459例神经鞘瘤多发部位临床分析[J]. 中国初级卫生保健, 2014, 28(1): 120–121.
LI Jiayao, QI Jiping. Clinical Analysis on 459 Cases of Schwannoma Multiple Sites[J]. Chin Prim Heal Care, 2014, 28(1): 120–121. |
| [5] |
万保罗, 王琳, 朱优立, 等.
头颈部神经鞘瘤33例临床分析[J]. 临床耳鼻咽喉头颈外科杂志, 2007(17): 794–795.
WAN Baoluo, WANG Lin, ZHU Youli, et al. Clinical analysis of 33 cases of neurilemmomas of the head and neck[J]. Clin J Otorhinolarynol Head Neck Surg, 2007(17): 794–795. |
| [6] | Antinheimo J, Sallinen SL, Sallinen P, et al. Genetic aberrations in sporadic and neurofibromatosis 2 (NF2)-associated schwannomas studied by comparative genomic hybridization (CGH)[J]. Acta Neurochirurgica, 2000, 142(10): 1104–1105. |
| [7] | Subhashish D, Kalyani R, Harendra KM. Vulval schwannoma: a cytological diagnosis[J]. J Cytology, 2008, 25(3): 108. DOI:10.4103/0970-9371.44048 |
| [8] | Liu HL, Yu SY, Li KH, et al. Extracranial head and neck schwannomas: a study of the nerve of origin[J]. Eur Arch Otorhinolaryngol, 2011, 268(9): 1343–1347. DOI:10.1007/s00405-011-1491-4 |
| [9] |
赵世昌, 张春林, 曾炳芳.
周围神经鞘瘤的临床特点和外科治疗[J]. 中国骨与关节杂志, 2012, 1(3): 263–267.
ZHAO Shichang, ZHANG Chunlin, ZENG Bingfang. The clinical features and surgical treatment of peripheral nerve schwannomas[J]. Chin J Bone Joint, 2012, 1(3): 263–267. |
| [10] | Kanatas A, Mücke T, Houghton D, et al. Schwannomas of the head and neck[J]. Oncol Rev, 2009, 3(2): 107–111. DOI:10.1007/s12156-009-0015-6 |
| [11] | 刘菊先, 彭玉兰, 向波, 等. 神经鞘瘤的超声表现特征及其诊断价值[J]. 四川大学学报(医学版), 2008, 39(5): 865–867. |
| [12] | Kleihues P, Louis DN, Scheithauer BW, et al. The WHO classification of tumors of the nervous system[J]. J Neuropathol Exp Neurol, 2002, 61(3): 215–225. DOI:10.1093/jnen/61.3.215 |
| [13] | Colreavy MP, Lacy PD, Hughes J, et al. Head and neck schwannomas-a 10 year review[J]. J Laryngol Otol, 2000, 114(2): 119–124. |
| [14] |
吕正华.
喉返神经减压术[J]. 山东大学耳鼻喉眼学报, 2016, 30(2): 17–19.
LV Zhenghua. Decompression of recurrent nerve[J]. J Otolaryngol Ophthal Shandong Univ, 2016, 30(2): 17–19. DOI:10.6040/j.issn.1673-3770.1.2016.05 |
 2017, Vol. 31
2017, Vol. 31

